
ACINDES-EMAWWE y sus autores, presentes
Acompañamos a los doctores Wes Ely (Cada respiración profunda) y Gabriel Heras (Na linha de frente) en el II Congreso Internacional de Humanización de la Asistencia Sanitaria.

Acompañamos a los doctores Wes Ely (Cada respiración profunda) y Gabriel Heras (Na linha de frente) en el II Congreso Internacional de Humanización de la Asistencia Sanitaria.

Luego del reciente Congreso Argentino de Neurología, ACINDES entrevistó al Dr. Andrés Villa, Jefe de Sección de Neuroinmunología del Hospital Dr. J.M. Ramos Mejía y Profesor Regular Adjunto de Neurología de la Facultad de Medicina de la Universidad de Buenos Aires

El aleccionador viaje de un médico que trata la enfermedad prolongada por Covid: «En el momento en que creemos que sabemos lo que hacemos, nos estrellamos nuevamente contra la realidad”.

Entrevista con el Dr. Antonio Coca Payeras, catedrático honorario de Medicina Interna de la Universidad de Barcelona y Executive-Officer del Council de la European Society of Hypertension, responsable de las Relaciones Internacionales con Latinoamérica.

Conversamos con la Prof. Dra. Dorotea Fantl, de la Sección Hematología Adultos del Servicio de Clínica Médica del Hospital Italiano de Bs As.

La resistencia antimicrobiana, un problema importante desde hace décadas, se ha tornado acuciante a causa de la pandemia del Covid-19. La ley recientemente promulgada en Argentina es un primer paso para enfrentarla.
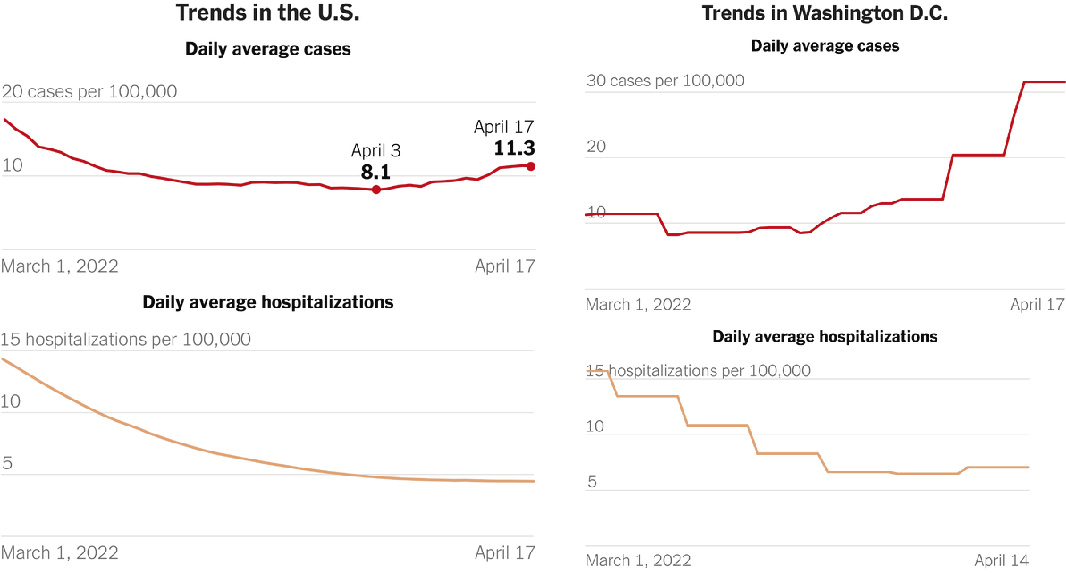
Nuevos datos provenientes de los grandes centros urbanos de EE.UU. indican una tendencia a la baja de las hospitalizaciones por Covid, a pesar del aumento de casos observado. ¿Hay lugar para el optimismo?

En esta entrevista, con subtítulos al portugués, el Dr. Heras relata su experiencia sobre el estallido de la pandemia y explica la gran necesidad de humanización en el sistema de salud.

Entrevistamos a la Dra. Marivi Mateos, Presidenta de la Sociedad Española de Hematología y Hemoterapia

Entrevistamos a Jefferson Fernandes, Director de International Society for Telemedicine and eHealth (ISfTeH), sobre los avances en la telemedicina.

Acompañamos a los doctores Wes Ely (Cada respiración profunda) y Gabriel Heras (Na linha de frente) en el II Congreso Internacional de Humanización de la Asistencia Sanitaria.

Luego del reciente Congreso Argentino de Neurología, ACINDES entrevistó al Dr. Andrés Villa, Jefe de Sección de Neuroinmunología del Hospital Dr. J.M. Ramos Mejía y Profesor Regular Adjunto de Neurología de la Facultad de Medicina de la Universidad de Buenos Aires
El aleccionador viaje de un médico que trata la enfermedad prolongada por Covid: «En el momento en que creemos que sabemos lo que hacemos, nos estrellamos nuevamente contra la realidad”.

Entrevista con el Dr. Antonio Coca Payeras, catedrático honorario de Medicina Interna de la Universidad de Barcelona y Executive-Officer del Council de la European Society of Hypertension, responsable de las Relaciones Internacionales con Latinoamérica.

Conversamos con la Prof. Dra. Dorotea Fantl, de la Sección Hematología Adultos del Servicio de Clínica Médica del Hospital Italiano de Bs As.

La resistencia antimicrobiana, un problema importante desde hace décadas, se ha tornado acuciante a causa de la pandemia del Covid-19. La ley recientemente promulgada en Argentina es un primer paso para enfrentarla.
Nuevos datos provenientes de los grandes centros urbanos de EE.UU. indican una tendencia a la baja de las hospitalizaciones por Covid, a pesar del aumento de casos observado. ¿Hay lugar para el optimismo?

En esta entrevista, con subtítulos al portugués, el Dr. Heras relata su experiencia sobre el estallido de la pandemia y explica la gran necesidad de humanización en el sistema de salud.

Entrevistamos a la Dra. Marivi Mateos, Presidenta de la Sociedad Española de Hematología y Hemoterapia

Entrevistamos a Jefferson Fernandes, Director de International Society for Telemedicine and eHealth (ISfTeH), sobre los avances en la telemedicina.
ARGENTINA (Of. Regional LAT AM)
ESPAÑA
BRASIL
MÉXICO
COPYRIGHT © 2024